Redazione
Articolo del 01-02-2018
Indice
La polisonnografia è un test diagnostico che si esegue mentre il paziente dorme e che misura vari parametri vitali:
- respirazione,
- ossigenazione del sangue,
- frequenza del battito cardiaco,
- presenza di apnee notturne, ecc.
Tipicamente, si sottopongono alla polisonnografia pazienti che presentano disturbi del sonno.
In questo articolo vedremo:
- che cos’è la polisonnografia,
- come si svolge,
- per quali pazienti è indicata,
- le varie tipologie di esame che esistono e
- i valori considerati normali.
Faremo inoltre un approfondimento sulla polisonnografia pediatrica e su una delle principali patologie che questo esame consente di rilevare: le apnee notturne.
Guarda il video informativo sulla polisonnografia, troverai molte informazioni importanti:
Polisonnografia: che cos’è?
La Polisonnografia è l’esame Gold Standard di riferimento per la diagnosi dei disturbi respiratori del sonno, quali, prevalentemente, apnee notturne (OSAS) e roncopatie.
È un esame sicuro, con un’elevata affidabilità dei risultati, non invasivo e che non comporta complicanze per il paziente data la sua semplicità di esecuzione.
La Polisonnografia consente di studiare in maniera obiettiva il sonno attraverso la registrazione di tutte le variabili fisiologiche coinvolte nei disturbi delle diverse fasi del sonno: REM e non-REM.
In base ad un’accurata diagnosi e attenta valutazione dei risultati del test, il medico specialista in Medicina del Sonno è in grado di diagnosticare la natura del disturbo notturno e pianificare, tenendo conto le esigenze del paziente, la terapia più opportuna.
Il Sonno
Il sonno è di fondamentale importanza per il nostro benessere fisico e psichico perché ha ripercussioni sulla nostra vita quotidiana, lavorativa, sociale e sul mantenimento del nostro stato di salute.
Lo sapevate che passiamo circa un terzo della nostra vita dormendo? Beh, a questo punto dobbiamo cercare di farlo al meglio!
Fasi del sonno
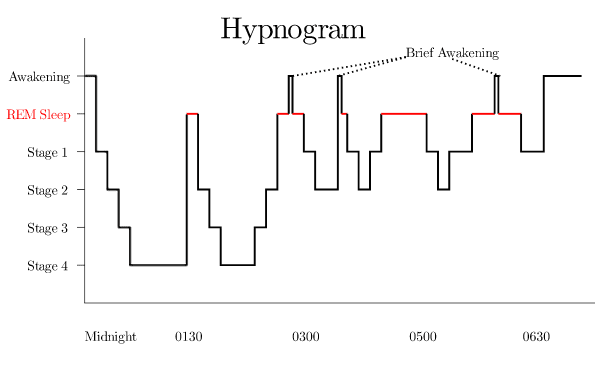
Il sonno è caratterizzato da due fasi principali, che si susseguono l’una all’altra ciclicamente durante la notte (si tratta di 4-5 cicli che durano circa 90 minuti ciascuno):
– Fase NON-REM: fase del sonno in cui il nostro cervello ed il nostro corpo si riposano e rigenerano
– Fase REM: fase in cui il nostro corpo si riposa, ma il nostro cervello si riattiva con la comparsa dell’attività onirica
Solo la corretta alternanza tra queste due fasi garantisce un riposo ristoratore come riportato in figura:
Fase NON-REM
La fase del sonno NON-REM è contraddistinta da 4 stadi, durante i quali il sonno si fa progressivamente più profondo.
Primi due stadi (1°-2°)
Corrispondono, rispettivamente, alla fase di addormentamento ed alla fase del sonno leggero.
Non appena chiudiamo gli occhi, dal tracciato elettroencefalografico possiamo notare una riduzione dell’attività cerebrale nella regione occipitale con la comparsa di un complesso di onde più lente. Quindi, l’addormentamento progredisce nel sonno leggero in cui il tracciato continua a rallentare la sua attività fino a raggiungere il terzo e quarto stadio
3°-4° stadio
A partire dall’avanzamento nel terzo stadio inizia la fase di sonno profondo, ovvero la vera e propria fase ristoratrice che consente al corpo e alla mente di riposarsi.
In questi stadi si osserva una sincronizzazione dell’attività cerebrale e di tutti i segnali poligrafici registrati (ad esempio il respiro e la frequenza cardiaca).
Ad ogni nuovo ciclo del sonno, la fase NON-REM ha una durata sempre più breve, lasciando maggiore spazio alla fase REM.
Fase REM
La fase del sonno REM (acronimo inglese di Rapid Eye Movement) è caratterizzata dalla presenza dei movimenti rapidi oculari. Durante questa fase, si compiono bruschi movimenti degli occhi visibili sul tracciato finale, grazie al posizionamento di elettrodi sul canto oculare.
Infatti, Il termine REM è l’acronimo di “Movimento Oculare Rapido”.
Il sonno REM è definito anche Sonno Paradosso.
In questa fase si verificano variazioni dell’attività cerebrale e dell’andamento di parametri fisiologici quali:
- la frequenza respiratoria,
- i movimenti oculari,
- il tono muscolare,
- la frequenza cardiaca.
Durante il sonno REM l’attività cerebrale ritorna ad avere una frequenza più rapida rispetto alle fasi di sonno NON-REM ed è anche l’unico stadio in cui si presenta attività onirica, quindi il soggetto sogna.
La fase REM è fondamentale perché ha la funzione di consentire la memorizzazione delle informazioni apprese durante la giornata consentendone la consolidazione nella memoria a lungo termine (MLT).
Questa è dunque la fase di sonno “attiva”, in cui si verifica una de-sincronizzazione delle variabili fisiologiche analizzate. Aumentano infatti la frequenza cardiaca e respiratoria, vi è l’attivazione della maggior parte dei neuroni cerebrali, la riattivazione cerebrale consente l’attività onirica, con la proiezione di immagini, suoni e sensazioni mentre sogniamo).
I modelli di attività cerebrale che si manifestano durante il sonno REM sono più casuali e variabili, simili a quelli che si manifestano durante la veglia.
Tuttavia, quella REM è una fase caratterizzata anche da uno stato, indotto da ormoni, di paralisi e rilassamento dei muscoli.
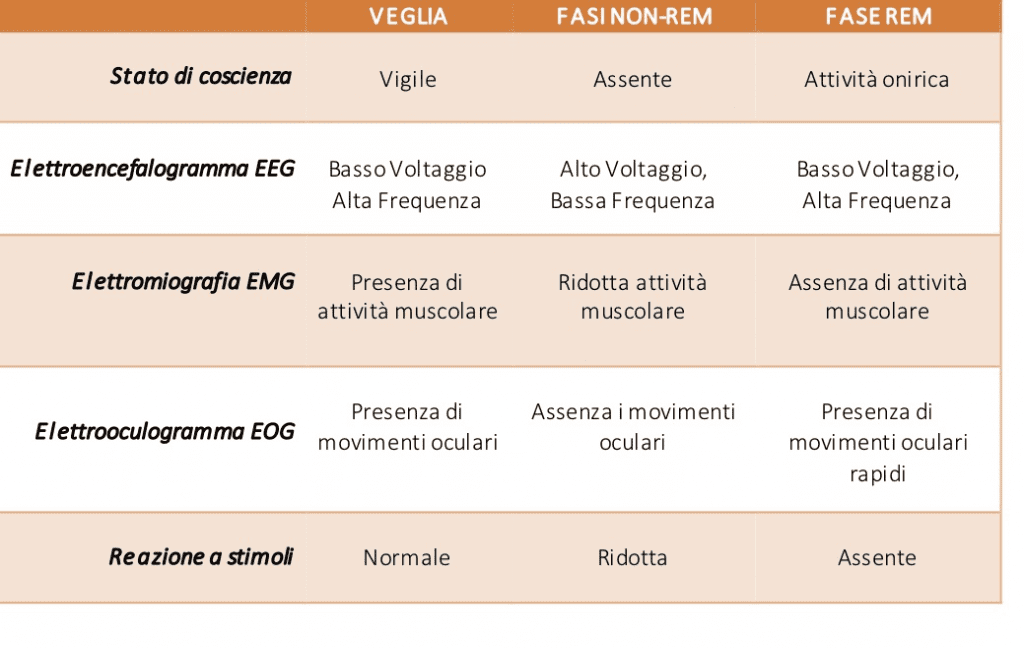
Differenze tra veglia e sonno
Polisonnografia: come si svolge
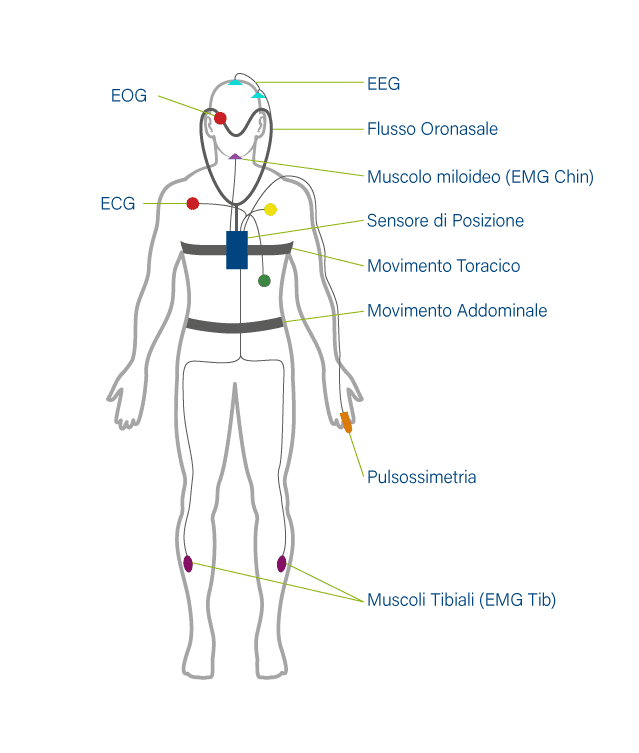
Come già detto, la polisonnografia ha l’obiettivo di monitorare e registrare l’attività cardio-respiratoria e, in alcuni casi, l’attività neurologica notturna attraverso l’utilizzo di:
- Una fascia toracica che rilevare i movimenti di espansione del torace;
- Una fascia addominale per rilevare i movimenti dei muscoli addominali;
- Un pulsossimetro che viene posizionato ad un dito della mano per rilevare la saturazione periferica ossiemoglobinica e la frequenza cardiaca;
- Una cannula nasale per rilevare il flusso respiratorio attraverso una variazione di pressione;
- Un sensore per il russamento
- Un sensore di posizione che permette di rilevare la posizione corporea assunta dal paziente durante il sonno (supina, laterale o prona)
- Elettrodi posizionati sulla cute del capo che permettono di rilevare l’attività cerebrale (parametro rilevabile solo in caso di Polisonnografia notturna neurologica)
La registrazione attraverso il polisonnigrafo è notturna, quindi l’esame si svolge mentre il paziente dorme. Durante la registrazione dell’esame il paziente non dovrà fare altro che mantenere un comportamento abituale:
- assumendo la posizione che preferisce durante la notte
- mantenendo le abitudini quotidiane circa l’alimentazione e
- continuando a seguire le normali terapie farmacologiche.
Si sconsiglia il consumo di sostanze eccitanti, quali caffè o sostanze stupefacenti, e un’eccessiva attività fisica serale che determinano l’attivazione dei neuroni corticali con conseguente difficoltà in fase di addormentamento.
La Polisonnografia è di fondamentale importanza per indagare come evolvono i parametri fisiologici durante il sonno, ma deve essere accompagnata da una valutazione specialistica mirata a verificare l’eventuale coesistenza di più patologie diverse nello stesso soggetto.
Oltre che per la diagnosi iniziale, la Polisonnografia è una metodica efficace per valutare anche l’efficacia di eventuali terapie in corso (p.es. CPAP; APAP, B-Level).
Polisonnografia Cardio-Respiratoria e Neurologica
Polisonnografia cardio-respiratoria
La Polisonnografia cardio-respiratoria (anche detta monitoraggio cardiorespiratorio) registra i seguenti parametri e consente di stabilire eventuali anomalie che coinvolgono prevalentemente l’apparato respiratorio:
- Il flusso respiratorio nasale ed oronasale
- Il russamento
- La frequenza cardiaca
- La saturazione
- La posizione assunta durante il sonno
- I movimenti dell’addome e del torace
L’esame viene effettuato da un tecnico specialista di Neurofisiopatologia e l’elaborazione del referto è di pertinenza di un medico specialista in Medicina del Sonno, con certificazione AIMS (clicca qui per maggiori informazioni).
In alcuni casi potrebbe succedere che il tecnico in fase di lettura del tracciato si renda conto che non sono stati correttamente rilevati tutti i segnali registrati.
L’esame di polisonnografia viene ripetuto nel caso in cui:
- la registrazione sia inferiore alle 4 ore,
- se la saturazione non è stata rilevata oppure
- se alcuni parametri tra flusso nasale e movimento del torace e movimento dell’addome non sono ben visibili.
Conoscere il livello di ossigeno nel sangue è fondamentale ai fini della refertazione e dell’inquadramento patologico del paziente. La saturazione ossiemoglobolinica si rileva mediante l’applicazione di un sensore ad un dito.
Spesso, il primo passo prima di effettuare la Polisonnografia è quello di effettuare una pulsossimetria, che rileva eventuali crolli di saturazione (desaturazione) notturna e che può essere fortemente suggestivo della presenza di apnee ostruttive durante il sonno.
Il flusso nasale è importante per comprendere bene la respirazione del paziente: consente ad esempio di visualizzare particolari limitazioni di flusso che, in base alla loro forma, possono indicare una ostruzione nel naso (ad esempio in presenza di polipi nasali), nel tratto sub-linguale o all’altezza della gola.
La scelta dell’esame dipende quindi dalla tipologia del disturbo che il paziente lamenta.
La Polisonnografia cardiorespiratoria è utile per diagnosticare tutti i disturbi respiratori del sonno, tra i quali:
- russamento,
- apnea notturna,
- ipertrofia delle adenoidi e delle tonsille, ecc.
Polisonnografia neurologica o completa
A differenza della Polisonnografia cardio-respiratoria, quella neurologica consente di individuare anche eventuali alterazioni della macrostruttura e microstruttura del sonno, registrando l’attività corticale notturna che viene rilevata mediante l’applicazione di elettrodi sullo scalpo.
La Polisonnografia neurologica viene definita completa anche perché vengono applicati ulteriori sensori di rilevamento dell’attività muscolare (EMG) degli arti, degli occhi e del volto.
La Polisonnografia neurologica è indicata per pazienti che soffrono di un disturbo di pertinenza del neurologo, ad esempio:
- insonnia,
- epilessia notturna,
- parasonnie,
- disturbi comportamentali nel sonno REM, ecc.
Quando fare la Polisonnografia?
La Polisonnografia viene prescritta a soggetti che hanno precedentemente effettuato uno screening tramite questionari, una pulsossimetria (che è risultata positiva), oppure una visita medica in cui i soggetti presentano la seguente sintomatologia:
- Disturbi Respiratori nel sonno: russamento abituale, apnee notturne ostruttive (Sindrome delle Apnee Ostruttive del Sonno – OSAS), apnee centrali (Sindrome delle Apnee Centrali)
- Difficoltà di addormentamento e/o di risveglio: insonnia o narcolessia
- Disturbi del Movimento correlati al sonno: la Sindrome delle Gambe senza Riposo (Restless Syndrome), movimenti periodici delle gambe o bruxismo
- Comportamenti Involontari nel sonno: sonnambulismo, risvegli confusionali, attacchi di panico notturni, disturbi alimentari nel sonno, disturbi comportamentali del sonno REM.
In base alla tipologia dei sintomi ed alla specialità medica di appartenenza si effettua la distinzione, in fase di richiesta di esame diagnostico, tra Polisonnografia cardio-respiratoria e Polisonnografia neurologica anche nota come Polisonnografia completa o Polisonnografia con EEG durante il sonno.
Ti è stata prescritta la polisonnografia?
- al numero verde 800 635 040
- in chat (dal box in basso a sinistra),
- oppure cliccando qui.
Polisonnografia pediatrica
Secondo degli studi effettuati si stima che il 10-20% dei bambini soffre di disturbi del sonno. L’esame di riferimento per diagnosticarli è la polisonnografia pediatrica.
La sintomatologia in età pediatrica è simile a quella manifestata nell’età adulta, ma con delle differenze per quanto riguarda la cause.
Le cause più importanti e frequenti sono due:
Ipertrofia adenotonsillare
L’ipertrofia adeno-tonsillare nei bambini ha un’elevata incidenza ed è determinata da un aumento delle dimensioni morfologiche degli adenoidi e delle tonsille provocato ad esempio da infiammazioni recidivanti. L’incremento delle dimensioni di questi organi possono provocare, nei casi più gravi, un’ostruzione delle vie respiratorie. Il bambino presenterà prevalentemente:
- Respirazione orale giornaliera
- Russamento notturno
- Incremento della suscettibilità alle infezioni
Obesità o sovrappeso
Anche nel bambino condizioni patologiche di obesità o sovrappeso provocano disturbi respiratori notturni.
Questi derivano prevalentemente da un incremento del tessuto adiposo localizzato nelle strutture che formano le vie aeree superiori che ne determina l’ostruzione parziale o completa.
Apnee notturne: quali sono le conseguenze?
Le apnee notturne, se non trattate, possono provocare conseguenze significative.
Probabilmente non ce ne si rende conto, ma il disturbo respiratorio provoca scompensi cardiaci importanti da non sottovalutare. Infatti, i pazienti che soffrono di un disturbo respiratorio del sonno hanno un rischio aumentato di sviluppare malattie cardiovascolari (infarto miocardico, ictus cerebrale, ipertensione, cardiopatie), legate alla condizione di ipossia notturna determinata dall’interruzione del flusso respiratorio.
Nei casi lievi o moderati i pazienti lamentano deficit cognitivi, legati a:
- scarsa prestazione mnemonica,
- disturbi di ansia, irritabilità,
- calo della libido.
Invece, nei bambini le conseguenze si manifestano in maniera differente:
- comparsa di uno scompenso cardio-polmonare determinato dall’ipossia notturna,
- la sfera neurocognitiva viene intaccata.
Si può assistere per esempio ad un calo del rendimento scolastico e a manifestazioni di iperattività e irrequietezza provocate da una riduzione di ossigeno ed all’incremento di biossido di carbonio nella corteccia pre-frontale che provoca scompensi chimico-cellulari.
Come funziona l’esame di Polisonnografia con SonnoService?
SonnoService offre un servizio di supporto al paziente durante il suo percorso privato di diagnosi e trattamento dei disturbi del sonno.
In particolare, offre servizi di Polisonnografia cardio-respiratoria, Polisonnografia neurologica, Titolazione CPAP e acquisto o noleggio dell’apparecchiatura a supporto della ventilazione (CPAP).
L’esame, definito polisonnografia domiciliare, viene effettuato appunto presso il domicilio del paziente da un tecnico di neurofisiopatologia, che si accorderà direttamente con il paziente circa il giorno e l’orario dell’appuntamento.
Giunto al domicilio del paziente, il tecnico lo preparerà alla registrazione attraverso il montaggio dei sensori, programmerà l’accensione e lo spegnimento dell’apparecchiatura e gli rilascerà:
- un Diario del Sonno, sul quale il paziente dovrà annotare l’andamento della notte, ad esempio i risvegli,
- un Questionario Anamnestico, sul quale il paziente dovrà indicare la presenza o meno di patologie in essere e
- un Questionario sulla Sonnolenza – Questionario di Epworth – (clicca qui per approfondire) .
Il Diario del Sonno e i questionari consentono al medico refertatore, che analizzerà il tracciato, di avere ben chiaro il quadro anamnestico e patologico del paziente.
Il ritiro dell’apparecchio avverrà il giorno successivo l’esame da parte del tecnico oppure di un corriere.
La registrazione polisonnografica, contenente tutti i parametri fisiologici del paziente durante la notte, verrà inviata a un medico esperto in Medicina del Sonno, il quale, dopo aver interpretato i tracciati, referterà l’esame.
Il referto verrà inviato comodamente a casa o secondo le modalità richieste dal paziente.
Per informazioni sul costo dell’esame ti rimandiamo all’articolo sul Costo Polisonnografia.
Polisonnografia: valori normali
La presenza di apnee notturne è dettata quantitativamente dall’indice AHI, ovvero dall’Indice di Apnea ed Ipopnea.
L’indice viene costruito considerando il numero totale di eventi (apnea e ipopnea) e dividendolo per il numero di ore di sonno.
Polisonnografia: valori normali sono associati ad un AHI inferiore ai 5 eventi per ora.
In base al valore ottenuto si distinguono tre diversi gradi: lieve, moderato o severo.
- AHI minore di 5 eventi per ora = normalità
- AHI tra 5 e 14 eventi per ora = OSAS di grado lieve
- AHI tra 15 e 30 eventi per ora = OSAS di grado moderato
- AHI maggiore di 30 eventi per ora = OSAS di grado severo
Come interpretare i valori della polisonnografia
Questa scala consente di fare diagnosi di apnea notturna e di studiarne la gravità come segue:
- Apnea notturna di grado lieve: le apnee non causano sonnolenza quotidiana, la quale solitamente si manifesta in attività che non comportano un elevato sforzo cognitivo o di attenzione come guardare la televisione o leggere un libro in tranquillità oppure se si è passeggeri su un’autovettura.
- Apnea notturna di media gravità o moderato: le apnee causano sonnolenza quotidiana, la quale è percepibile in normali attività molto leggere che richiedono un moderato grado di attenzione, quali concerti, film, eventi teatrali, lavori di gruppo e alla guida di un veicolo. La sonnolenza, che diventa un sintomo delle apnee, è in grado di alterare la qualità della vita sociale o professionale con conseguente stanchezza o perdita di concentrazione.
- Apnea notturna di grado grave: le apnee causano una forte sonnolenza che si manifesta ogni giorno insorgendo nel corso di attività fisiche che richiedono limitata o moderata attenzione. I sintomi di questa sonnolenza grave possono manifestarsi durante un pranzo, una conversazione, una guida, una passeggiata, attività fisiche di vario genere e possono essere all’origine di gravi handicap sociali e occupazionali.
La correlazione tra apnea notturna e sonnolenza peggiora nei soggetti in cui la patologia delle apnee notturne non viene trattata per diversi anni.
Infatti, la ripetuta ipossiemia (diminuzione della concentrazione di ossigeno nel sangue) nel tempo provoca l’accentuarsi della sonnolenza diurna.
La scala di severità cambia nei bambini a causa della loro diversità fisiologica. In età pediatrica già un indice AHI superiore a 1 è considerato patologico, mentre i pazienti pediatrici con un indice AHI superiore o uguale a 2 saranno spesso sottoposti a trattamento.
Testo a cura del Team di SonnoService
Articolo del 01-02-2018