Articolo del 13-02-2020
Quando parliamo di CPAP, acronimo di Continuous Positive Airway Pressure, ci riferiamo ad un trattamento di supporto alla respirazione durante il sonno che rappresenta la terapia di riferimento per i pazienti affetti da apnea notturna e OSAS (Sindrome delle apnee ostruttive del sonno).
Il trattamento si avvale dell’utilizzo di un dispositivo medico, detto appunto CPAP.
Nel prosieguo dell’articolo vedremo:
- come funziona la CPAP
- benefici ed effetti collaterali
- varie tipologie di CPAP disponibili sul mercato
- modelli di maschere CPAP esistenti (tra i vari accessori della CPAP, le maschere rivestono un ruolo fondamentale nel determinare il buon esito della terapia).
CPAP: cos’è
La CPAP è una macchina che assicura la ventilazione durante il sonno mediante una maschera indossata dal paziente durante la notte o eventuali momenti di riposo diurni.
Il suo obiettivo è quello di mantenere aperte le vie aeree del paziente grazie all’incremento della pressione dell’aria in ingresso alle vie respiratorie.
Il supporto ventilatorio fornito dalla CPAP previene infatti episodi di collasso delle vie aeree responsabili del blocco della respirazione nei pazienti con apnee ostruttive del sonno o altre patologie respiratorie.
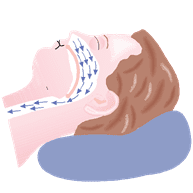
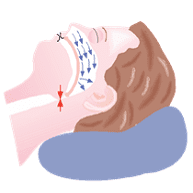
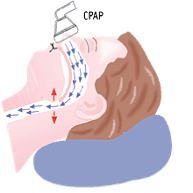
Per i pazienti che soffrono di apnee spesso è necessario intraprendere un trattamento di ventilazione assistita.
L’utilizzo costante della CPAP aiuta a migliorare le sintomatologie notturna e diurna causate da un sonno disturbato, migliorando significativamente la qualità della vita.
Una corretta ventilazione notturna elimina o riduce i frequenti risvegli caratterizzati da senso di soffocamento ed elimina il russamento.
I dispositivi CPAP di ultima generazione sono silenziosi, leggeri e hanno un design poco ingombrante che li rende adatti ad essere posizionati direttamente sul comodino. Consulta la sezione del nostro sito dedicata alla vendita di cpap e autocpap
Macchina CPAP: com’è fatta
I principali componenti della CPAP sono:
- un corpo centrale che contiene il ventilatore
- una maschera (nasale o facciale a seconda delle caratteristiche e delle preferenze del singolo paziente) che consente il collegamento tra le vie aeree del paziente e il dispositivo
- un tubo (detto anche circuito) flessibile di collegamento tra corpo centrale e maschera
- un umidificatore (può essere incorporato nel corpo macchina o separato) che umidifica l’aria inspirata dal paziente, eliminando l’aria secca
Benefici della CPAP
La CPAP è un dispositivo sicuro e rappresenta un trattamento efficace per pazienti di tutte le età, compresi i bambini, che soffrono di apnea notturna.
Il trattamento con CPAP aiuta a proteggere il paziente da:

Rischio di malattie cardiache quali: ipertensione, scompenso cardiaco, aritmie.
Le pause respiratorie causate dalle apnee causano molteplici cambiamenti nella pressione sanguigna e possono ridurre i livelli di ossigeno presenti nel sangue, compromettendo la normale attività del cuore.
Le persone che soffrono di apnee e non effettuano il trattamento hanno una probabilità di morte maggiore rispetto a chi le tratta con costanza.
Tra i problemi cardiaci che beneficiano della terapia con CPAP ricordiamo anche l’insufficienza cardiaca congenita e la disfunzione dell’arteria coronaria.

Ictus: l’utilizzo regolare della Cpap riduce la probabilità di avere un ictus, una delle principali cause di morte e di invalidità. L’ictus è una improvvisa perdita della funzione cerebrale e si verifica quando c’è un blocco o una rottura nei vasi sanguigni che portano al cervello.

Diabete di tipo II: l’utilizzo della Cpap migliora la sensibilità all’insulina. L’apnea notturna è correlata all’intolleranza del glucosio e all’insulino-resistenza.

Incidenti: l’utilizzo delle Cpap diminuisce la sonnolenza diurna e aumenta la concentrazione. Di conseguenza, ha un effetto positivo anche sulla reattività alla guida, prevenendo i colpi di sonno che sono una delle cause principali di incidenti stradali e sul lavoro.
CPAP: effetti collaterali
Il trattamento non presenta importanti effetti collaterali. Talvolta, alcuni soggetti predisposti potrebbero riscontrare fastidi come:
- Segni delle fasce della maschera sul viso. In questo caso, basterà regolare la maschera evitando di stringerla troppo o eventualmente cambiando il modello della stessa cercandone una più conforme al proprio viso.
- Sensazione di naso secco e mal di gola. A questo inconveniente si può fare fronte facilmente collegando un umidificatore al dispositivo.
- Congestione nasale, risolvibile utilizzando uno spray a base salina facilmente reperibile in farmacia.
Per abituarsi all’uso della Cpap si consiglia di iniziare ad usarla per poche ore e aumentare l’utilizzo gradualmente fino ad arrivare a coprire tutta la notte.
La Cpap può essere prescritta solo dal medico specialista, che procederà alla scelta del modello più adatto e alla sua taratura (titolazione) in base alle esigenze di ogni singolo paziente.
Quali tipologie di Cpap esistono?
L’apparecchiatura di base contiene il ventilatore ed è disponibile in quattro tipologie differenti, a seconda del funzionamento.
Tutti i dispositivi comprendono una maschera che viene fissata al viso grazie a delle fasce morbide e collegata all’apparecchiatura tramite un tubo di connessione flessibile.
Cpap
La Cpap è un ventilatore medico che eroga un flusso d’aria continuo a pressione positiva costante: è utilizzato per evitare le ostruzioni ed il collasso delle vie aeree superiori durante il sonno. Viene regolata alla pressione minima necessaria per tenere aperte le vie respiratorie.
Questo dispositivo viene impiegato per contrastare la sindrome delle apnee notturne (Osas). La configurazione della macchina e l’identificazione esatta della pressione d’aria verrà effettuata in base alle caratteristiche del paziente ed è a cura del medico specialista che lo ha seguito dalla diagnosi fino alla terapia.
AutoCpap
L’Auto-Cpap è un modello particolare di Cpap (versione intelligente) che regola automaticamente, attraverso un algoritmo, il livello d’aria da erogare al paziente in base alla presenza di apnee/ipopnee e all’intensità del russamento.
Solitamente utilizzano l’Auto-Cpap quei pazienti che fanno fatica ad adattarsi alla Cpap normale. L’AutoCpap viene anche adottata per contrastare episodi di apnee/ipopnee che si verificano solo in alcune fasi del sonno.
Il medico specialista imposterà il dispositivo indicando un intervallo di pressioni – livello di pressione minima e livello di pressione massima – (ad esempio da 6 a 12 cmH20) che la macchina regolerà autonomamente durante il sonno del paziente in base al suo decorso.
Grazie ad un software interno le AutoCpap sono in grado di capire qual è la pressione minima necessaria per tenere aperte le vie aeree del paziente.
Ventilatore Bilevel
Il ventilatore Bi-level è in grado di utilizzare due livelli pressori diversi sia per l’inspirazione che per l’espirazione.
Questo dispositivo viene utilizzato per quei pazienti che non riescono a tollerare la Cpap o che soffrono di patologie come la broncopneumopatia cronica ostruttiva (BPCO), oppure da pazienti obesi con ipoventilazione o patologie da deficit motorio della gabbia toracica.
La ventilazione non è invasiva ed assiste la respirazione alveolare polmonare del paziente.
Ventilatore Servo-Assistito
Il ventilatore Servo-Assistito fa parte della famiglia dei ventilatori Bi-Level e viene prescritto a quei pazienti complessi che:
- presentano apnee centrali, miste e che hanno patologie che colpiscono il centro del respiro (Respiro di Cheyne Stokes) o
- hanno problemi correlati al sonno che causano insufficienza cardiaca. Questi pazienti presentano spesso comorbilità cardiovascolari (presenza contemporaneamente di più patologie).
Gli apparecchi in uso si differenziano unicamente per design, rumorosità, peso e dimensioni. Solitamente i pazienti scelgono l’apparecchio di comune accordo con lo specialista.
Per il successo del trattamento è fondamentale che l’apparecchio e la maschera prescelti siano assolutamente adatti al paziente e non interferiscano con le sue abitudini del sonno.
Cpap: maschere
Caratteristiche comuni
- Le parti della maschera che entrano a contatto con la pelle sono in materiale anallergico per rispettare anche le pelli più sensibili e delicate
- Tutte le maschere sono dotate di fasce elastiche che servono per tenerle bloccate sul viso e non permettere fuoriuscite d’aria durante l’utilizzo del dispositivo. Grazie a tali fasce è possibile trovare la giusta misura per ogni singolo paziente
- Tutte le maschere presentano anche dei buchi che consentono la fuoriuscita dell’anidride carbonica espirata
- Alcune parti sono sostituibili, per assicurare una durata maggiore nel tempo è necessario effettuare una pulizia regolare
Tipi di maschera
Per abituarsi ad usare la maschera può servire un po’ di tempo.
In commercio esistono vari stili e modelli di maschera per consentire a ciascun paziente di trovare quella più adatta e confortevole. (Consulta la selezione di maschere per cpap in vendita nel nostro shop online)
I tipi di maschera esistenti sono:
- Maschere nasali – sono quelle più comuni perché si adattano bene ad ogni tipo di viso. Si sistemano sul naso e si fissano con un laccio dietro la testa. Non sono però adatte se non si riesce a respirare bene dal naso.
- Maschere facciali integrali (oronasali) – sono utili per chi respira solo dalla bocca o per chi alterna regolarmente la respirazione tra naso e bocca.
- Maschere con olive nasali – sono maschere di dimensioni molto piccole che si inseriscono direttamente nelle narici. Rappresentano una valida alternativa agli altri tipi di maschera, specie per chi soffre di claustrofobia con una maschera facciale o per chi non riesce a trovare la maschera adatta.
Oltre a questi tre tipi principali, esistono molte altre maschere di uso meno frequente.
Trovare la maschera giusta è il primo passo per seguire con successo la terapia con CPAP.
E’ bene sapere che tutte le maschere per CPAP si usurano con il normale utilizzo. Per garantire un corretto funzionamento della terapia occorre cambiare la maschera con regolarità, almeno una volta ogni 6-12 mesi.
In alcuni casi è necessario ricorrere anche all’utilizzo di un umidificatore, integrato in alcune macchine. Il ruolo dell’umidificatore è quello di rendere l’aria respirata più calda, prevenendo quindi la secchezza della gola e del naso.
Qualora il dispositivo acquistato non presenti l’umidificatore è possibile acquistarlo a parte.
PROMO
Cerchi una maschera per CPAP?
Scopri le nostre promozioni sui migliori modelli del mercato!
Contattaci:
- al numero verde 800 635 040
- in chat (dal box in basso a sinistra),
- oppure cliccando qui.
Siamo a tua completa disposizione per aiutarti a dormire meglio.
A cura del Team SonnoService
Riferimenti
Continuous Positive Airway Pressure (CPAP)
https://www.ncbi.nlm.nih.gov/books/NBK482178/
Positive Airway Pressure Treatment
https://medlineplus.gov/ency/article/001916.htm
Articolo del 13-02-2020