Mila Orsini
Articolo del 11-10-2019
Indice
La Polisonnografia pediatrica, analogamente alla Polisonnografia a cui si sottopongono gli adulti, è un esame che serve a diagnosticare patologie del sonno nel bambino attraverso la misurazione di alcuni parametri fisiologici.
In particolare, mentre il bambino dorme vengono monitorati battito cardiaco, respirazione, livelli d’ossigeno e, nel caso della Polisonnografia completa, attività cerebrale, movimenti degli arti e movimenti oculari rapidi.
A seguire vedremo in quali casi è consigliata la polisonnografia pediatrica, come si svolge, come interpretare i risultati e anche quali sono i disturbi del sonno più diffusi tra i bambini e i relativi fattori di rischio.
Polisonnografia pediatrica: differenze rispetto alla Polisonnografia degli adulti
Gli elementi che differenziano la Polisonnografia pediatrica sono i seguenti:
- L’esame può essere effettuato nei bambini di età superiore ai 3 anni
- Alcuni sensori di registrazione, quali il saturimetro e le cannule nasali, hanno dimensioni differenti e compatibili con l’età pediatrica
- L’interpretazione dei risultati deve essere necessariamente effettuata da un medico specializzato nell’interpretazione dei parametri del sonno nei bambini, ad esempio un neuropsichiatra infantile
- È fondamentale che l’operatore instauri un rapporto empatico con il bambino, perché la tranquillità e serenità del bambino durante l’esame favorisce una buona qualità della registrazione con conseguente maggiore attendibilità del risultato.
Disturbo del sonno nei bambini: diagnosi
Quando si parla di Polisonnografia pediatrica nella maggior parte dei casi ci si riferisce alla registrazione cardio-respiratoria, talvolta però il Neuropsichiatra infantile può decidere di prescrivere invece la Polisonnografia neurologica.
La prescrizione dell’esame dipende dalla sintomatologia che il bambino avverte e dai segni clinici evidenti.
Di solito, lo specialista Otorinolaringoiatra prescrive la Polisonnografia cardio-respiratoria per poter valutare l’eventuale presenza di apnee notturne causate dall’ipertrofia adeno-tonsillare, ovvero da un ingrossamento patologico degli adenoidi e delle tonsille.
E’ infatti importante effettuare questa verifica prima di procedere con l’intervento di adeno-tonsillectomia, ovvero con la rimozione di adenoidi e tonsille.
In altri casi, l’esame neurologico viene richiesto dal Neuropsichiatra Infantile per diagnosticare eventuali problemi di origine neurologica, ad esempio, crisi epilettiche notturne, epilessie sonno-correlate, disturbi del movimento della fase REM, sonnambulismo.
Apnee notturne bambini
La visita pediatrica dovrebbe comprendere la raccolta di informazioni sulla qualità del sonno e la presenza o meno del russamento. Sebbene queste informazioni da sole non siano sufficienti per distinguere il russamento primario dalla sindrome delle Apnee Ostruttive nel Sonno (dall’acronimo inglese OSAS – Obstructive Sleep Apnea Syndrome), spesso può essere utile per inserire il bambino del corretto percorso diagnostico.
Se durante l’anamnesi si presenta russamento o se vi è familiarità per OSAS, il genitore dovrebbe controllare, durante la notte, anche:
- presenza di pause respiratorie abituali;
- difficoltà a respirare durante il sonno;
- presenza di sonnolenza diurna;
- deficit cognitivo o dell’attenzione;
- iperattività;
- scarso rendimento scolastico;
In caso durante la visita medica si evidenzia la presenza di un disturbo respiratorio notturno, l’esame di Polisonnografia pediatrica dovrà essere effettuato prendendo in considerazione anche i seguenti segni:
- presenza di ipertrofia adenotonsillare
- disformismi craniofacciali
- anomalie dell’ororinofaringe
- deficit dell’accrescimento staturo-ponderale
- presenza di complicanze cardiocircolatorie
- obesità
- patologie neuromuscolari
Sebbene l’obesità sia un fattore di rischio meno importante che nell’adulto, nei bambini obesi i sintomi di alterazione del respiro notturno (come ad esempio il russamento e altri sintomi) sono 2, 3 volte più comuni [1].
Una corretta anamnesi, unita all’esecuzione dell’esame di polisonnografia pediatrica, consente di effettuare una corretta diagnosi.
Polisonnografia pediatrica: perché farla
La Polisonnografia pediatrica consente di effettuare diagnosi di OSAS.
Sebbene il risultato dell’esame polisonnografico possa evidenziare un quadro clinico patologico, non ci sono studi che abbiano messo in correlazione i dati dell’esame polisonnografico (considerando il numero di eventi per ora e livelli di ossigeno presenti nel sangue) e le complicanze cliniche a lungo termine nei bambini con OSAS [2].
Quindi, il risultato polisonnografico va inquadrato nel quadro clinico del bambino (sintomi e segni). Per esempio, è possibile che:
- un bambino che presenta sintomi abbia risultati polisonnografici non patologici, oppure
- un bambino che non presenta sintomi (come il russamento) abbia eventi respiratori significativi .
La Polisonnografia pediatrica rappresenta, in realtà, il secondo step diagnostico per l’individuazione di eventuali apnee notturne nei bambini. Infatti, spesso, prima di prescrivere la Polisonnografia cardio-respiratoria si richiede come screening la Pulsossimetria dinamica notturna, ovvero una registrazione della saturazione ossiemoglobinica durante la notte.
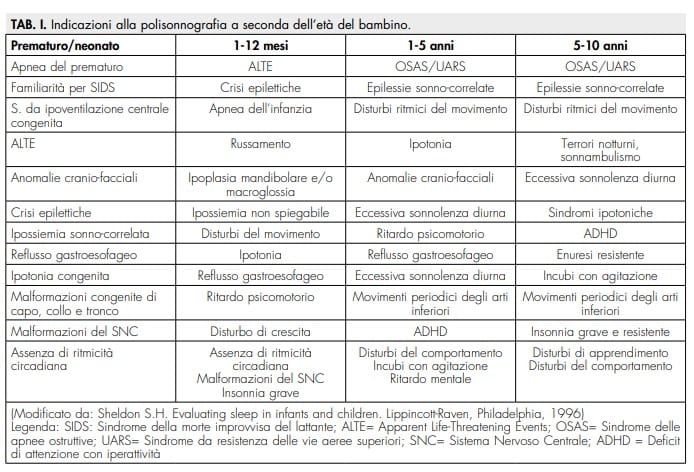
Questo test diagnostico, basato su criteri di scoring differenti rispetto a quello degli adulti [3], consente di identificare i casi meritevoli di approfondimento mediante la Polisonnografia cardio-respiratoria. In particolare, nella tabella [4] sono riportati, per fascia di età, i principali sospetti diagnostici per cui viene richiesta la Polisonnografia.
Tuo figlio deve fare la polisonnografia?
Rivolgiti a noi con fiducia:
- esame a domicilio, nell'habitat del bambino
- nel giorno che ti è più comodo
- referto a cura di medici specialisti in disturbi del sonno in età pediatrica
- dispositivi diagnostici a misura di bambino
Per INFO contattaci:
- al numero verde
800 635 040 - in chat (dal box in basso a sinistra),
- oppure cliccando qui.
Disturbo del sonno: bambini
Come si può osservare, i disturbi del sonno non colpiscono solo gli adulti ma anche i bambini fin dai primi anni di vita. Il disturbo respiratorio più frequente nei bambini, così come per gli adulti, è l’OSAS (Sindrome delle Apnee Ostruttive del Sonno).
Ciò che cambia nel bambino sono i sintomi che si manifestano. Per esempio, si tende a pensare che il russamento nei bambini non sia un grosso problema e invece questo sintomo non andrebbe mai sottovalutato.
Le principali manifestazioni notturne del disturbo respiratorio durante il sonno del bambino sono le seguenti:
- Russamento
- Senso di soffocamento
- Sonno agitato
- Respirazione orale
- Sudorazione notturna
- Enuresi
Invece, le principali manifestazioni diurne sono:
- Difficoltà di risveglio
- Sonnolenza eccessiva
- Malumore
- Iperattività
- Comportamenti aggressivi
- Scarsa concentrazione
- Scarsa resa scolastica
- Mal di testa al risveglio
- Scarso appetito
Altre conseguenze delle OSAS pediatriche non trattate sono:
- Scarso accrescimento (riduzione della secrezione dell’ormone della crescita)
- Disturbi comportamentali (ADHD)
- Aumento del rischio di incidenza di patologie cardiovascolari
Polisonnografia pediatrica: come si esegue
La preparazione del paziente avviene esattamente come nell’adulto, ovvero vengono applicate:
- una fascia elastica toracica
- una fascia elastica addominale
- un saturimetro pediatrico applicato sul dito
- due cannule nasali per la rilevazione del flusso respiratorio (sia orale che nasale)
- un sensore di posizione (inserito nell’apparecchiatura di registrazione).
Purtroppo, il bambino spesso non tollera l’applicazione di tutti questi sensori.
Pertanto, per agevolare la riuscita dell’esame, il tecnico, quando si reca presso il domicilio del piccolo paziente, può mostrare ai genitori il montaggio cosicché possano applicare l’apparecchiatura ed i sensori quando il bambino si è addormentato.
In questo modo si agevola il bambino nelle attività e si evita lo spostamento dell’apparecchio.
Polisonnografia pediatrica: interpretazione dei risultati
La lettura del tracciato della Polisonnografia pediatrica e la conseguente refertazione, deve essere eseguita mediante analisi manuale da parte di un medico esperto, che abbia effettuato un percorso formativo pediatrico, diverso rispetto a quello dell’adulto [5].
Apnee Centrali
Le apnee centrali sono apnee della durata inferiore ai 20 secondi e sono spesso associate a un movimento del corpo. In generale, le apnee centrali, non associate a desaturazione o bradicardie, sono fisiologiche. Qualora invece fossero associate e siano presenti per più di 3 volte per ora di sonno sono considerate patologiche [6].
Apnee Ostruttive
Nei bambini sani le apnee ostruttive non sono presenti e la loro durata non ha una durata minima, al contrario dell’adulto in cui la durata deve essere di almeno 10 secondi. Per questo motivo, la presenza di almeno una apnea per ora di sonno è considerata patologica. Le apnee ostruttive sono spesso accompagnate da desaturazioni. Le apnee ostruttive sono definite come la riduzione di almeno il 90% dell’ampiezza del segnale di flusso [7] [8].
Ipopnea
A differenza dell’apnea, l’ipopnea è definita come la riduzione di almeno il 50% dell’ampiezza del segnale di flusso della durata di almeno 2 atti respiratori.
L’indice di apnea ostruttiva è definito come il numero di apnee ostruttive per ora di sonno, mentre l’indice di disturbo respiratorio è definito come il numero di eventi (apnea e ipoapnea) per ora di sonno.
Un indice di apnea ostruttiva maggiore di uno e un indice di disturbo respiratorio maggiore di 5 sono considerati patologici in età pediatrica.
Desaturazioni
Quando appaiono più di 2 cadute di ossigenazione nel sangue (o desaturazioni) maggiori del 4% per ora di sonno, il quadro clinico diventa patologico. Anche la saturazione media (valori medi di ossigeno nel sangue) sotto al 95% è da considerarsi fuori norma e meritevole di ulteriori approfondimenti.
OSAS bambini: interpretazione risultati polisonnografia pediatrica
Nei bambini, l’OSAS viene definita in presenza di indice di disturbo respiratorio tra 1 e 3 con presenza o meno di russamento per almeno la metà della notte e di desaturazioni (OSAS minima). Di seguito viene elencata la scala di gravità dell’OSAS:
- OSAS lieve: indice tra 3 e 5 e saturazione media maggiore di 97%
- OSAS moderata: indice tra 5 e 10 e saturazione media maggiore di 95%
- OSAS severa: indice maggiore di 10 o saturazione media minore di 95%
Patologie respiratorie nel sonno: fattori di rischio
Nei bambini i fattori di rischio per lo sviluppo delle patologie respiratorie nel sonno sono in parte differenti rispetto all’adulto.
In particolare, i bambini sono più suscettibili a sviluppare ipercapnia nel sonno se comparati agli adulti.
Nel bambino, per esempio, il disturbo generalmente è provocato da:
- Tonsille o adenoidi ipertrofiche
- Obesità o sovrappeso
- Malattie neuromuscolari
- Anomalie cranio-facciali
Nel dettaglio:
- l’ipertrofia adeno-tonsillare rappresenta il fattore di rischio maggiore per lo sviluppo del disturbo respiratorio in sonno, soprattutto nella fascia di età tra i 2 ed i 6 anni
- l’obesità determina la presenza di apnee ed ipopnee in sonno perché l’eccesso di tessuto adiposo a livello di vie aeree superiori, torace e addome riducono la capacità respiratoria notturna
- le malattie neuromuscolari possono provocare disturbi respiratori in sonno a causa dell’ipotonia muscolare, disturbo scoliotico grave che modifica la struttura del torace, con alterazioni della muscolatura respiratoria
- le anomalie cranio-facciali si associano a modificazioni anatomiche delle alte vie aeree che sono responsabili di ostruzione completa o parziale e comparsa di un disturbo respiratorio in sonno.
Il percorso terapeutico
Quando i genitori si accorgono della presenza di una sintomatologia persistente è bene che si rivolgano al pediatra, oppure direttamente allo specialista otorinolaringoiatra o neurologo.
Il percorso clinico-diagnostico nel bambino inizia con una visita del clinico che, in base alla gravità del quadro patologico, decide se prescrivere uno screening inziale (la Pulsossimetria notturna) oppure se richiedere direttamente l’esame di Polisonnografia pediatrica cardio-respiratoria o neurologica.
Nei bambini, in caso di ipertrofia adeno-tonsillare, la prima scelta terapeutica riguarda l’adeno-tonsillectomia, rimozione delle tonsille e adenoidi.
In caso di malformazioni cranio-facciali si interviene con un trattamento non invasivo mediante l’utilizzo dell’Avanzatore Mandibolare (MAD), che consente l’avanzamento millimetrico della mandibolare. In alcuni casi i piccoli pazienti possono lamentare del fastidio, problemi di masticazione e problemi nell’articolazione della parola, con un aumento della salivazione. Non sono conseguenze di cui preoccuparsi, perché sono tutti disturbi transitori che si risolveranno senza ripercussioni.
Quasi tutti i pazienti traggono beneficio dall’adeno-tonsillectomia o dalla terapia con dispositivi orali.
L’altro fattore molto importante è il controllo del peso, con conseguente modifica del piano nutrizionale, ed eventualmente l’utilizzo della CPAP se indicata dal medico specialista.
Il percorso di terapia CPAP è il medesimo che viene effettuato per gli adulti e può essere eseguito direttamente a casa, previo periodo di adattamento con titolazione CPAP per l’individuazione del parametro fisso di pressione erogabile o di un range di due valori.
Testo a cura del Team di SonnoService
Bibliografia
[1] Young T, Peppard PE, Gottlieb DJ.Epidemiology of obstructive sleep apnea: a population health perspective. Am J Respir Crit Care Med 2002;165:1217-39
[2] Fanelli et al. – Gior Neuropsich Età Evol 2010;30 (Suppl. 1):78-88 https://www.sinpia.eu/rivista/2010003/11Finotti.pdf
[3] Rosen CL, D’Andrea L, Haddad GG. Adult criteria for obstructive sleep apnea do not identify children with serious obstruction. Am Rev Respir Dis 1992;146(5 Pt 1):1231-4. https://www.ncbi.nlm.nih.gov/pubmed/1443876
[4] G. Fanelli et al. – Gior Neuropsich Età Evol 2010;30 (Suppl. 1):78-88 G. Fanelli et al. – Gior Neuropsich Età Evol 2010;30 (Suppl. 1):78-88. https://www.sinpia.eu/rivista/2010003/11Finotti.pdf
[5] Villa MP, Piro S, Dotta A, Bonci E, Scola P, Paggi B et al. Validation of automated sleep analysis in normal children. Eur Respir J 1998;11:458-61 https://www.ncbi.nlm.nih.gov/pubmed/9551754
[6] Marcus CL. Sleep-disordered breathing in children. AmJ Resp Crit Care Med 2001;164:16-30 https://www.ncbi.nlm.nih.gov/pubmed/11435234
[7] Kahn A, Franco P, Kato I, Groswasser J, Dan B, Scaillet S, Kelmanson IA. Breathing during sleep in infancy. In: Loughlin GM, Marcus CL,Carroll JL, editors. Sleep and breathing in children: a developmental approach. New York: Marcel Dekker; 2000.p.405-22. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5448577/
[8] American Thoracic Society. Standars and indications for cardiopulmonary sleep studies in children. Am J RespirCrit Care Med 1996;153:866-78. https://www.ncbi.nlm.nih.gov/pubmed/8564147
Articolo del 11-10-2019




