Articolo del 03-11-2020
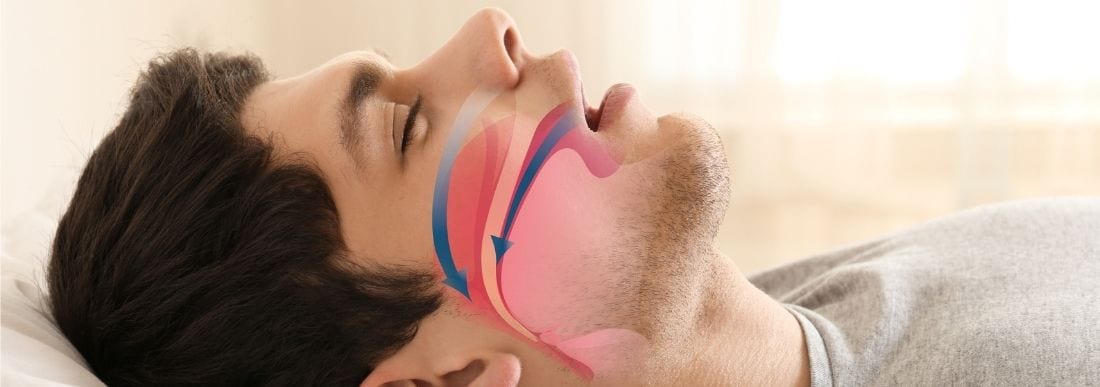
I dispositivi di avanzamento mandibolare sono impiegati nel trattamento delle apnee notturne.
L’odontoiatria infatti è una delle branche della medicina coinvolte nella gestione multidisciplinare della diagnosi e terapia di questa patologia.
Abbiamo quindi chiesto alla Dott.ssa Laura Ferrari e al Dott. Gianluca Porcaro di spiegarci quando l’osas può scaturire da problemi odontoiatrici e quali sono eventuali terapie alternative alla CPAP, p.es. i dispositivi di avanzamento mandibolare.
In breve, cosa si intende per sindrome delle apnee notturne?
Con questo nome sono indicati i disturbi respiratori del sonno sia di tipo centrale (cosiddette apnee centrali) sia di carattere ostruttivo (OSAS) causati dalla chiusura parziale o totale delle alte vie aeree.
Nei casi di tipo ostruttivo (“OSAS”, ovvero Sindrome delle Apnee Ostruttive del Sonno) ci sono fattori che predispongono alla malattia come l’età e la menopausa, su cui è impossibile agire, ma anche cause modificabili con uno stile di vita più sano come l’eccessivo peso corporeo, l’assunzione di alcool serale e la scorretta postura durante il sonno.
Oltre a questi, sono da considerare anche fattori anatomici che rendono difficile il passaggio dell’aria, a livello sia nasale (come poliposi e deviazioni del setto nasale importanti) sia della gola e della bocca.
Osas e odontoiatria: che relazione c’è?
La bocca è una delle due possibili vie di passaggio dell’aria durante la respirazione. Per questo motivo, la forma delle sue strutture ne influenza il flusso e determina la predilezione per una respirazione orale piuttosto che nasale. Soprattutto nei soggetti in crescita, è stata rilevata la correlazione tra malocclusioni e disturbi respiratori del sonno.
A livello odontoiatrico, quali fattori possono predisporre all’Osas?
Nel soggetto in crescita:
- la ridotta crescita mandibolare può portare allo schiacciamento dello spazio faringeo per il passaggio dell’aria. Questo succede per un iposviluppo (ossia crescita inferiore al normale), in casi più importanti, nel quadro di alcune sindromi;
- l’ingrossamento delle tonsille o delle adenoidi porta ad un flusso ridotto e alla tendenza al russamento con il passaggio dell’aria;
- il palato contratto è spesso abbinato ad una respirazione orale, questo per un meccanismo bidirezionale. La lingua e le labbra sono un “apparecchio naturale”, in quanto con la loro spinta, plasmano la forma della bocca e la posizione dei denti. Se il naso è chiuso o congestionato, è più confortevole respirare dalla bocca, ma così facendo la posizione di riposo della lingua non sarà a livello del palato bensì più in basso, per permettere il passaggio dell’aria. Una lingua “bassa” non esercita nessuna spinta sul palato e, nei soggetti già predisposti ad avere un diametro trasverso del palato stretto, questo si manifesta con un’arcata superiore ristretta e i denti accavallati (per la mancanza di spazio disponibile). Contemporaneamente, le ossa che compongono il palato sono le stesse del pavimento del naso: un palato stretto corrisponde ad una base nasale piccola e quindi ad una possibilità ridotta per il passaggio dell’aria, rendendo più agevole respirare dalla bocca, piuttosto che dal naso.
- l’incompetenza labiale (cioè la scorretta chiusura delle labbra a riposo) e i denti sporgenti sono il significato di una bocca spesso aperta, soprattutto durante la notte, che aumenta la probabilità di soffrire di russamento o di apnee.
Caratteristiche morfologiche tipiche a cui prestare attenzione sono:
- faccia allungata,
- occhiaie,
- bocca semiaperta,
- secchezza della bocca,
- frequenti tonsilliti,
- respirazione orale,
- mento sfuggente,
- naso a sella.
Nell’adulto le cause possono essere:
- Il collasso della dimensione verticale nel caso di perdita di denti o edentulie (mancanza di denti) complete;
- Mandibola retrusa (ndr: anomalia nella chiusura della bocca, dovuta a posizione arretrata di un’arcata dentale rispetto all’altra, a difetto d’impianto o di direzione dei denti, o a difettoso serramento delle mascelle);
- Lingua e ugola di grandi dimensioni.
Quando è meglio utilizzare i dispositivi di avanzamento mandibolare e quando la CPAP nella cura dell’osas?
La CPAP è un macchinario indossato con una maschera, capace di erogare una pressione positiva durante il sonno allo scopo di mantenere aperto lo spazio aereo e prevenirne il collasso.
È senz’altro indicata nei casi di OSAS più gravi, ma per il trattamento di casi più lievi si preferiscono dei dispositivi orali meno ingombranti, detti di avanzamento mandibolare. Essi svolgono la loro azione correggendo la postura della mandibola, evitandone cioè la caduta all’indietro durante il riposo.
Il MAD (dispositivo di avanzamento mandibolare) è simile al bite?
Qualche anno fa venivano proposti dei bite, ovvero delle placche generalmente in resina, simili ai paradenti dei pugili. Ne esistono di molte tipologie e si usano principalmente per proteggere i denti da quei meccanismi di usura che insorgono specialmente di notte nei pazienti bruxisti. I bite hanno anche il duplice scopo di dare sollievo alla muscolatura deputata all’apertura e alla chiusura della bocca e di non sovraccaricare le articolazioni temporo-mandibolari che ne guidano il movimento. Questi possono avere dei piani di scivolamento lisci o riprodurre la parte masticante dei denti, in base alle diverse esigenze del paziente.
I MAD sono dei dispositivi di avanzamento mandibolare, indossati sempre sulle arcate dentali, realizzati allo scopo preciso di riportare in avanti la mandibola, evitando che crei un’ostruzione delle vie aeree oro-faringee.
Agiscono con la stessa logica della manovra di primo soccorso, che sublussa la mandibola in avanti per evitare che il passaggio dell’aria sia bloccato nel soggetto incosciente.
Nel caso dei MAD non si agisce sulla posizione del capo, che deve essere comoda per favorire il sonno, ma semplicemente tenendo tutta l’arcata inferiore del paziente (e con essa la mandibola) in avanti.
Sono quindi esplicitamente indicati in quei pazienti che, durante il riposo, hanno la retrusione del mento e la caduta all’indietro della lingua e hanno confermato con la polisonnografia di soffrire di apnee ostruttive.
La distanza di avanzamento del MAD può essere determinata un’unica volta e rimanere fissa, come nel caso di dispositivi meno costosi e più semplici da utilizzare, oppure può essere variato progressivamente grazie a dispositivi regolabili. Questi ultimi permettono avanzamenti minimi, regolabili dall’odontoiatra, che rendono meglio tollerabile la posizione e l’adattamento dei muscoli.
I MAD possono essere usati anche nel trattamento dell’osas nei bambini?
Anche nei bambini vengono impiegati i MAD con il duplice intento di aprire le alte vie aeree e di agire sulla crescita scheletrica. A questo scopo vengono utilizzati degli apparecchi chiamati “mio-funzionali” che possono essere fissi o rimovibili durante il giorno: grazie alla loro forma agiscono rieducando la muscolatura e stimolando i centri di crescita ancora attivi nel giovane paziente.
Se nell’adulto è possibile solamente avere una correzione della posizione dentale (con apparecchi ortodontici o soluzioni protesiche) o mandibolare (con i MAD), nei bambini invece si possono raggiungere importanti risultati anche “scheletrici”: le ossa e la muscolatura sanno adattarsi alle nuove forze e svilupparsi secondo un pattern più favorevole, come nel caso di un palato troppo stretto o una mandibola eccessivamente piccola che, grazie ai giusti apparecchi e ad una buona collaborazione, possono allargarsi e crescere in avanti.
In quali casi sono indicati i MAD?
L’utilizzo dei MAD è indicato in:
- pazienti con OSAS lieve o russamento che non riescano a modificare lo stile di vita (scarsi risultati nel dimagrimento, nella riduzione di alcool serale, …);
- pazienti con OSAS moderata che mal tollerano la CPAP;
- pazienti che non possano sottoporsi o rifiutino gli interventi chirurgici per correggere l’ostruzione oro-faringea (ad esempio tonsillectomia, adenoidectomia, …).
Con questi dispositivi che possibilità ci sono di risolvere i problemi di apnee notturne?
L’efficacia della terapia dipende innanzitutto dalla gravità della sindrome OSAS: la percentuale di risposta nei casi di OSAS lieve è del 57-81%, mentre scende al 52% in quelli moderati e al 41-51% in quelli più gravi.
Un’altra variabile che condiziona la risposta alla terapia è la collaborazione del paziente: i MAD vanno portati in tutti i momenti in cui si prende sonno e vanno controllati periodicamente dell’odontoiatra, con una cadenza di circa 2 settimane nel primo periodo di assestamento e poi anche un paio di volte all’anno.
Dispositivi di avanzamento mandibolare: possono avere effetti collaterali?
I dispositivi MAD, creando un ingombro nella bocca del paziente, possono inizialmente creare uno stato di fastidio legato all’aumentata produzione di saliva e alla nuova postura della mandibola e della lingua. Si può avere anche la percezione che l’occlusione venga modificata e che la muscolatura sia indolenzita, ma sono tutti sintomi che tendono a mitigarsi, dopo un primo periodo di utilizzo.
Occorre selezionare, per ciascun paziente, il corretto dispositivo e discriminare i casi in cui non sono indicati: disturbi a carico dell’articolazione temporo-mandibolare, parodontopatie severe (per la mobilità dentale), presenza di pochi elementi o totali edentulie, riflesso del vomito spiccato.
Quali potrebbero essere le conseguenze di un mancato trattamento dell’Osas?
Se non si risolve la causa che crea ostruzione, la salute generale può essere intaccata: il sistema cardiovascolare, per far fronte alla diminuzione di ossigeno, aumenta la frequenza cardiaca e la pressione arteriosa gravando sull’attività del cuore anche nelle ore diurne. Purtroppo, questi meccanismi di compenso sono dei fattori di rischio per lo sviluppo delle malattie cardiovascolari (come angine, infarto e ictus), soprattutto se associate al fumo di sigaretta, all’obesità e all’età avanzata.
Oltre a questo, si hanno delle ripercussioni sia sulla vita diurna (stanchezza, cefalea, difficoltà d’attenzione, distrazione alla guida, sonnolenza) sia su quella notturna (sonno non ristoratore, russamento, minzioni notturne).
A cura della dr.ssa Laura Ferrari e del Dr. Gianluca Porcaro
Dr. Gianluca Porcaro
Il Dottor Gianluca Porcaro si laurea nel 2003 in Odontoiatria e Protesi Dentaria con la
votazione 110 e Lode presso l’Università degli Studi di Pavia.
Nel 2008 conclude la Scuola di specializzazione in Chirurgia Odontostomatologica con voto
70 e Lode presso l’Università degli Studi di Milano-Bicocca.
Dal 2006 è Professore a contratto presso l’Università degli Studi di Milano Bicocca per i
corsi di Chirurgia Orale e Implantologia (titolare prof. F.Carini) e titolare del corso di
fotografia in ambito odontoiatrico.
E’ Tutor del Reparto di Chirurgia Orale, Protesi Mobile e Oncologia odontoiatrica presso
l’azienda Ospedaliera San Gerardo di Monza.
Autore di diverse pubblicazioni in ambito nazionale ed internazionale.
E’ relatore in corsi nazionali ed internazionali in ambito chirurgico ed implantologico.
Svolge la propria attività presso il San Gerardo di Monza ed in ambito privato presso il
proprio Studio in provincia di Lecco.
Dott.ssa Laura Ferrari
Laureata in Odontoiatria e Protesi Dentaria dal 2019 presso l’Università degli Studi Milano-Bicocca.
Durante il corso di laurea ha svolto il tirocinio presso il reparto di odontoiatria dell’Ospedale S. Gerardo di Monza,
Collabora come libera professionista nella zona di Bergamo e Lecco, dedicandosi alla conservativa, endodonzia e alla protesi.
E’ iscritta all’Accademia Italiana di Endodonzia (AIE) e approfondisce con passione i punti di incontro tra odontoiatria e salute generale.
Articolo del 03-11-2020